Breiten sich diese Keime aus, vor allem durch unzureichende Mund- und Zahnhygiene, kann sich das Zahnfleisch entzünden. Dieses Phänomen ist alles andere als selten. Vielmehr weist der Großteil der Bevölkerung mehr oder minder entzündetes Zahnfleisch auf.
Oftmals bleibt eine solche Gingivitis unbemerkt, denn sie verläuft meist schmerzfrei. Es ist jedoch unbedingt notwendig, Symptome der Zahnfleischentzündung zu erkennen und sie behandeln zu lassen – vor allem, um Folgeerkrankungen zu vermeiden.
Symptome für eine Zahnfleischentzündung
Oftmals werden Zahnfleischentzündungen wegen ihrer schwer erkennbaren Symptome übersehen. Es gibt jedoch Signale, die auf eine beginnende oder bereits fortgeschrittene Zahnfleischentzündung hinweisen und nicht unbeachtet bleiben sollten.
Die häufigsten Symptome für eine Gingivitis sind:
- gerötetes Zahnfleisch
- geschwollenes Zahnfleisch
- Zahnfleischbluten
- Mundgeruch
Zahnfleischbluten
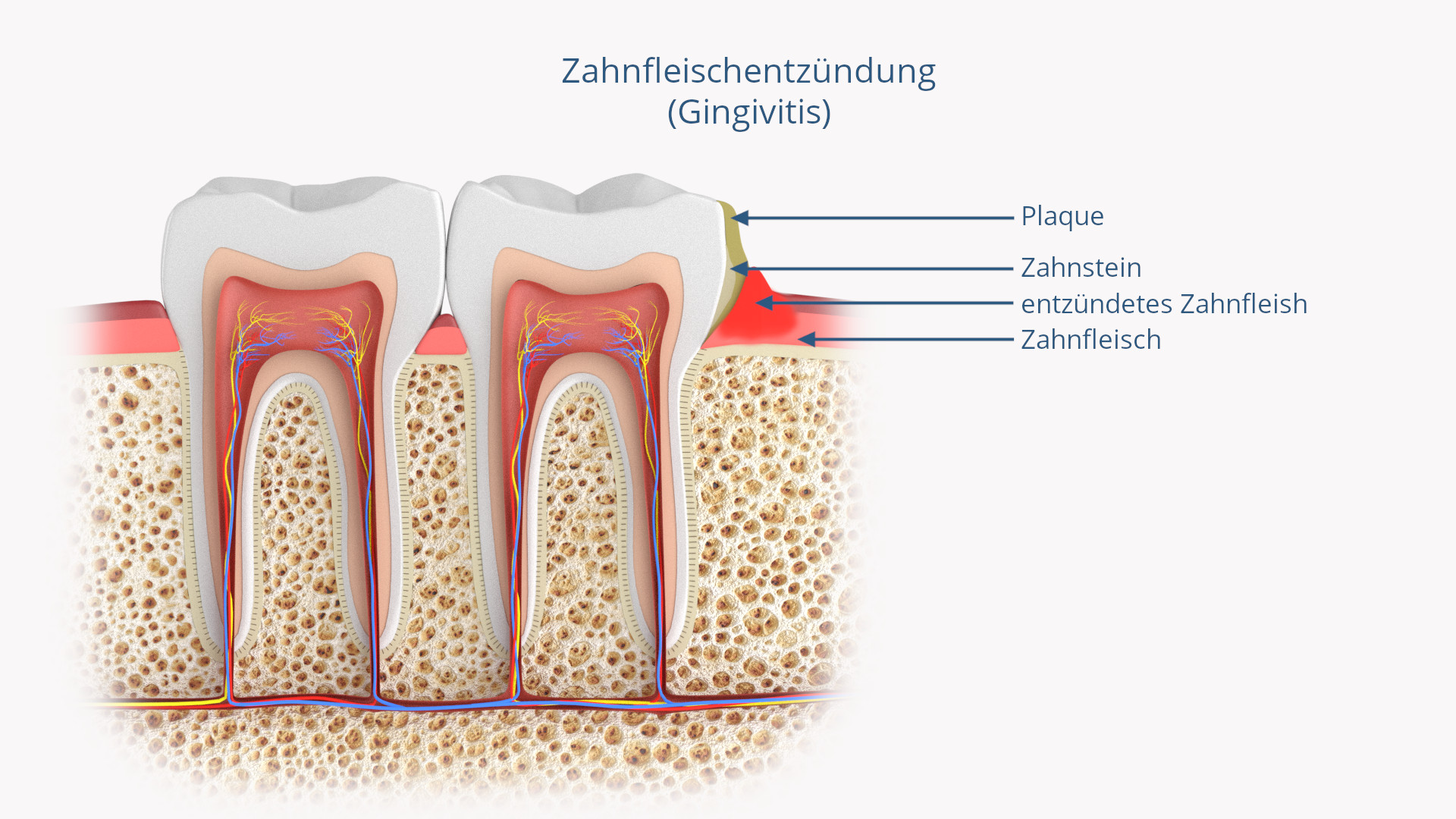
Wenn sich das Zahnfleisch entzündet hat, ist das in der Regel an einer Rötung zu erkennen, zudem ist es dann auch angeschwollen. Außerdem kann es hin und wieder zu Zahnfleischbluten kommen, etwa während des Essens harter Lebensmittel oder während des Zähneputzens. In einigen Fällen braucht es nicht einmal starken Druck, um das Zahnfleisch bluten zu lassen, dann genügt schon die Berührung mit einem Fremdkörper.
Ist das Zahnfleisch gesund, hat es eine blass-rosafarbene Optik, füllt den Zwischenraum der Zähne vollständig aus und blutet nicht. Ist Zahnfleischbluten hingegen regelmäßig der Fall, ist das ein Alarmsignal und sollte zahnärztlich untersucht werden.
Auch technisch inkorrektes Zähneputzen kann verantwortlich für Zahnfleischbluten sein, dies ist jedoch eher selten der Fall. Allgemein ist es wichtig, mit einer nicht zu harten Zahnbürste die Zähne mit nur wenig Druck in sanften Kreisbewegungen zu putzen, um Zähne und Zahnfleisch durch hartes Schrubben nicht zu schädigen.
Warum Raucher eine Zahnfleischentzündung oft übersehen
Wenn eine Zahnfleischentzündung besteht, das Zahnfleischbluten als Alarmsignal jedoch völlig ausbleibt, ist es besonders schwer, die Erkrankung rechtzeitig zu erkennen. Von diesem Phänomen sind Raucher häufig betroffen.
Das liegt daran, dass die im Zigarettenrauch enthaltenen Inhaltsstoffe dafür sorgen, dass die Mundschleimhaut nur unzureichend durchblutet wird. In der Konsequenz blutet das Zahnfleisch nicht so schnell wie bei Nichtrauchern, obwohl es bereits entzündet ist. Das führt allzu oft dazu, dass die Zahnfleischentzündung übersehen wird.
Risiken einer Zahnfleischentzündung
Wenn hin und wieder das Zahnfleisch beim Zähneputzen blutet, wird das von vielen Menschen übersehen oder nicht ernst genommen. Grundsätzlich besteht bei gelegentlichem leichten Zahnfleischbluten auch kein Grund zur Besorgnis. Tritt es regelmäßig auf, kann es jedoch langfristig den ersten Schritt zum Zahnverlust bedeuten.
Denn bleibt eine Zahnfleischentzündung ohne Therapie, kann sie sich zu einer Parodontitis ausweiten. Diese Entzündung befällt dann bereits den gesamten Zahnhalteapparat und muss schnellstmöglich behandelt werden. Andernfalls können sich die Zähne im Laufe der Zeit lockern und sogar ausfallen.
Es ist darum wichtig, bald nach Auftreten der Entzündung den Zahnarzt aufzusuchen. Eine beginnende Zahnfleischentzündung ist nämlich in der Regel schnell und leicht therapierbar. Wer, wie empfohlen, zweimal jährlich zur zahnärztlichen Vorsorge einen Termin in der Praxis macht, schützt sich normalerweise bereits vor einer unentdeckten Zahnfleischentzündung.
Daneben entscheidet vor allem gründliche Mundhygiene über die schnelle Besserung – sie ist der wichtigste Faktor in der täglichen Vorbeugung gegen eine Zahnfleischentzündung sowie andere Erkrankungen des Mundraumes.
Ursachen für eine Zahnfleischentzündung
Die wichtigste Ursache für die meisten Erkrankungen der Zähne und für Entzündungen des Zahnfleischs ist mangelhafte Zahnpflege. Wenn die Zähne und das Zahnfleisch täglich gründlich und gut gereinigt werden, stellen schädliche Bakterien keine Bedrohung dar.
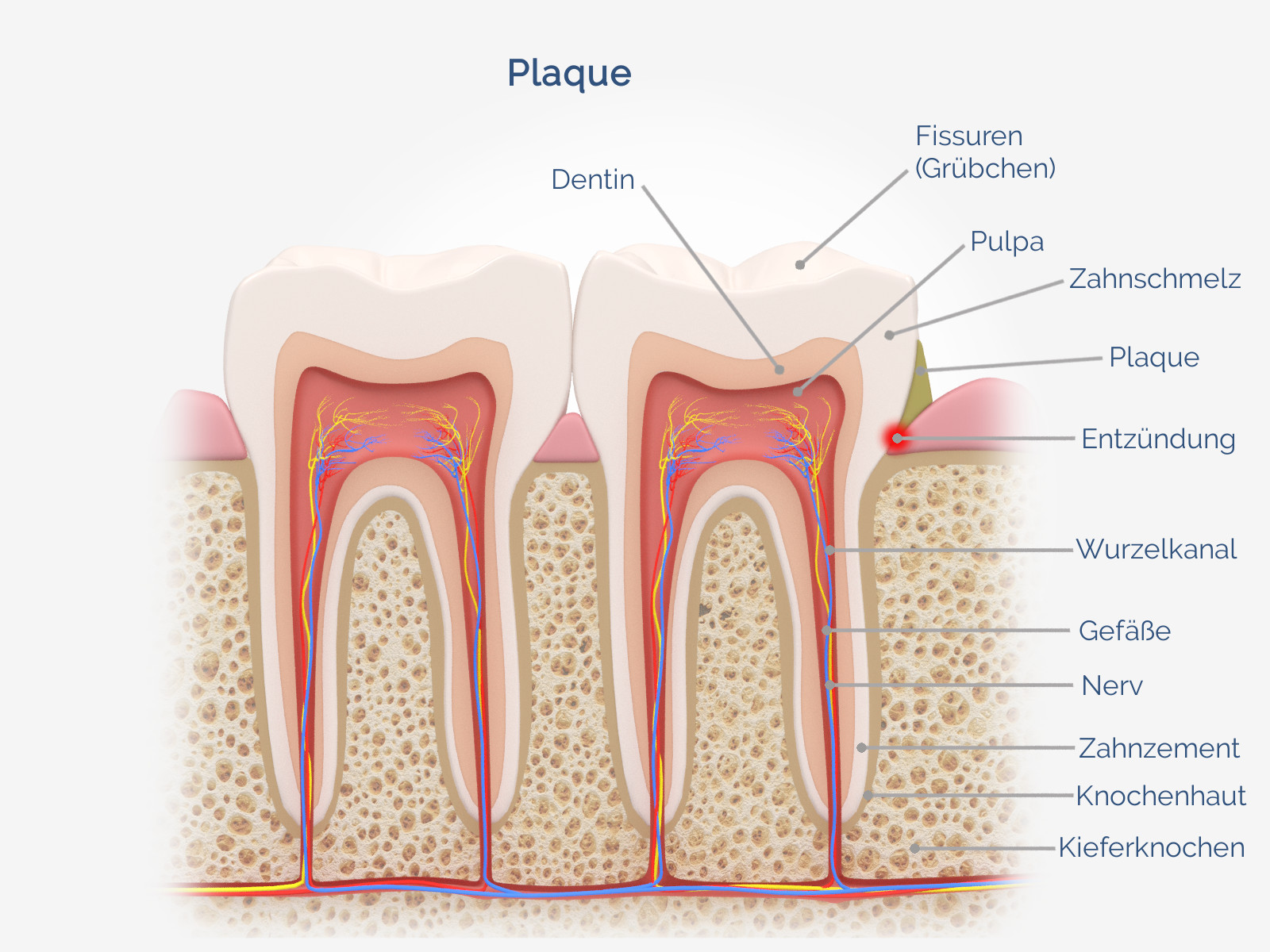
Insgesamt existieren in jeder Mundhöhle Hunderte verschiedener Bakterienarten, die jedoch eine wichtige Rolle für das Gleichgewicht der gesunden Mundflora spielen. Erst wenn sich große Mengen säurebildender Bakterien ansiedeln, gerät die Harmonie aus der Balance. Verantwortlich dafür ist Plaque, die sich bei mangelnder Hygiene auf und zwischen den Zähnen sowie auf der Zunge bildet und Bakterien einen optimalen Nährboden bietet.
Ursachen für eine Zahnfleischentzündung: Stichwort Mundhygiene
Wer nicht genug Gründlichkeit in seine tägliche Hygieneroutine investiert, sorgt dafür, dass sich säurebildende Keime in der Mundhöhle ansammeln und vermehren. Einen Nährboden finden diese Bakterien vor allem auf Nahrungsresten, die sich auf und zwischen den Zähnen festsetzen. Die Keime ernähren sich von den in den Speiseresten enthaltenen Zuckern und wandeln sie um in einen zähen Biofilm, die sogenannte Plaque.
Die Plaque, die neben Karies für eine Vielzahl von Erkrankungen des Mundraumes verantwortlich ist, muss von den Zähnen entfernt werden, um die Vermehrung von Bakterien zu stoppen. Geschieht dies nicht, können die von den Bakterien abgegebenen Giftstoffprodukte ins Zahnfleisch eindringen und dort eine Entzündung verursachen.
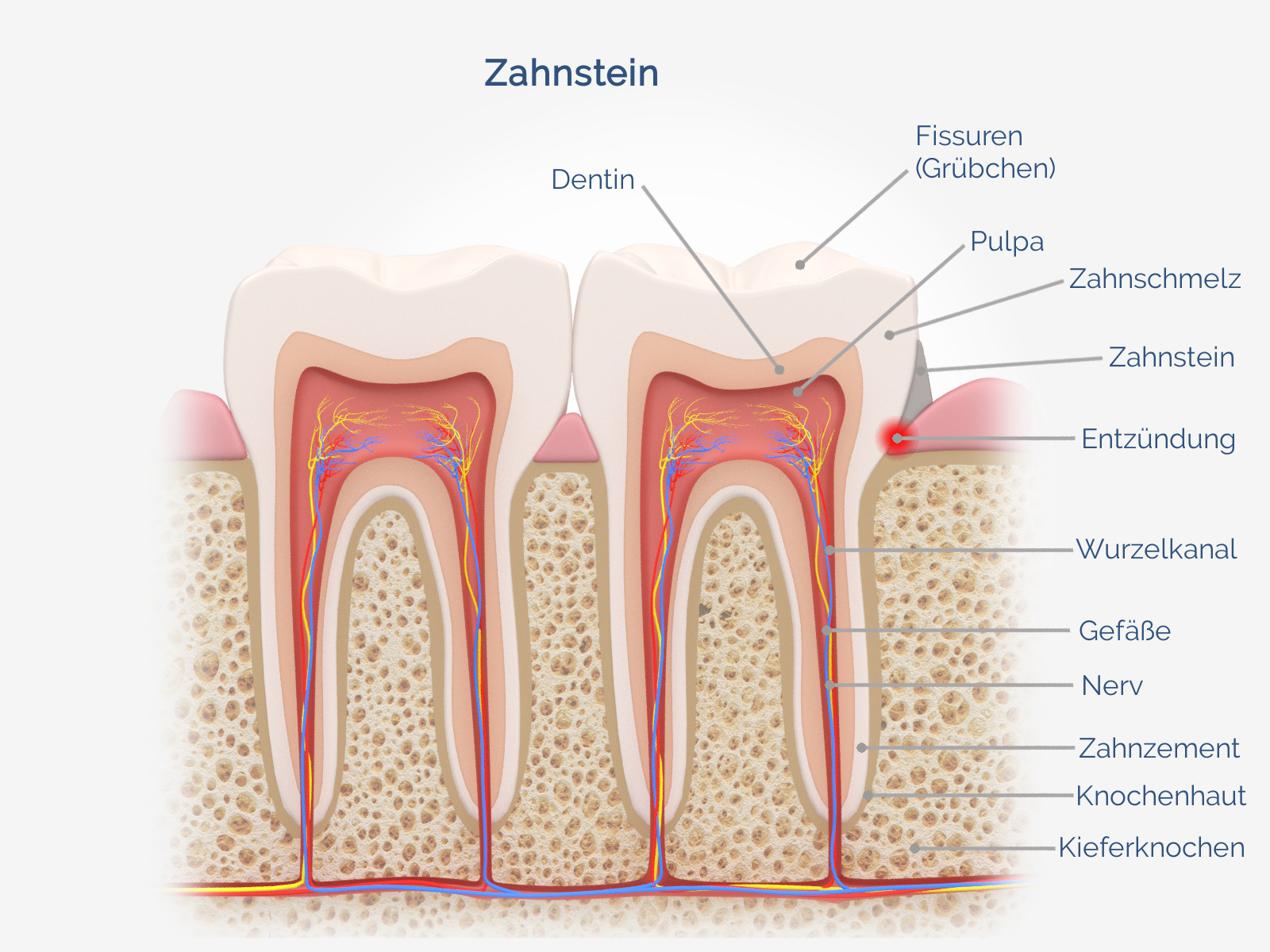
Risiko von Plaque: Zahnstein
Mundhygiene hat unter anderem die Aufgabe, die Bildung von Plaque im ersten Schritt zu verhindern. Setzt sich Belag dennoch auf dem Zahn fest, ist er nicht mehr so leicht selbstständig zu entfernen.
Wird er jedoch nicht regelmäßig beseitigt, können sich im körpereigenen Speichel enthaltene Mineralstoffe einlagern – dann wird die Plaque mit der Zeit zu Zahnstein. Dieser ist eigenständig nicht zu entfernen, sondern muss vom Zahnarzt professionell beseitigt werden.
Wenn sich Zahnstein bildet, steigt das Risiko, dass sich darin Bakterien sammeln, denn die Oberfläche von Zahnstein bietet dafür beste Bedingungen. In der Folge kann sich die Plaque noch weiter ausbreiten und mitunter in den Zwischenraum von Zahnfleisch und Zahn wandern. Wenn sich dieser Spalt vergrößert, entwickeln sich sogenannte Zahnfleischtaschen. In diesem Stadium hat sich die Zahnfleischentzündung bereits zu einer Parodontitis ausgeweitet, sodass von einer Erkrankung des gesamten Zahnhalteapparates gesprochen werden muss. Eine Parodontitis kann im Laufe der Zeit zum Zahnverlust führen, wenn sie nicht ausreichend und zügig therapiert wird.
Ursachen für Zahnfleischentzündungen: Häufige Risikofaktoren
Auch wenn die Mundhygiene das A und O für die Vorbeugung gegen Zahnfleischentzündungen ist, so sind je nach individueller Situation noch andere Faktoren mitentscheidend. Manche Menschen sind bereits bei der Bildung einer leichten Plaque anfällig für Entzündungen, andere können hingegen selbst bei starker Plaque von keinerlei Symptomen berichten.
Es gibt jedoch Faktoren, die allgemein die Wahrscheinlichkeit für die Bildung einer Zahnfleischentzündung erhöhen.
Häufige Risikofaktoren für Zahnfleischentzündungen sind:
- wenig Speichelfluss
- ungesunde Ernährung
- allgemein geschwächtes Immunsystem, etwa durch chronische Krankheiten oder Medikamente
- Rauchen
- Stress
- hormonelle Veränderungen wie Schwangerschaft oder Pubertät
Ursachen für Zahnfleischentzündungen: Medikamente
Einige regelmäßig eingenommene Medikamente können zu einer Schwellung des Zahnfleischs führen, wodurch eine Zahnfleischentzündung wahrscheinlicher wird. Das sind etwa Blutdrucksenker, Medikamente gegen Epilepsie und sogenannte Immunsuppressiva, deren Wirkstoffe das Immunsystem unterdrücken.
Gibt es bei Ihnen Grund zur Annahme, dass eine Zahnfleischentzündung die Folge bestimmter Medikamente ist, fragen Sie Ihren Arzt um Rat. In manchen Fällen lassen sich Medikamente gegen Alternativen austauschen, die ein geringeres Risiko für das Zahnfleisch mit sich bringen. Setzen Sie jedoch niemals ein Medikament vor der Rücksprache mit Ihrem Arzt ab.
Diagnose von Zahnfleischentzündungen
Tritt nach spätestens einer Woche keine Besserung der Zahnfleischentzündung ein, sollten Sie Ihren Zahnarzt aufsuchen, um die Entzündung zu stoppen und Folgeerkrankungen zu vermeiden.
Eine Untersuchung auf Zahnfleischentzündung und Parodontitis verläuft schonend und schmerzfrei. Der Zahnarzt untersucht vorerst den gesamten Mundraum, die Zähne sowie das Zahnfleisch. Weil die genannten Symptome für den Arzt augenscheinlich sind, kann er anhand der Veränderungen von Farbe und Form des Zahnfleischs eine Entzündung auf den ersten Blick erkennen.
Darüber hinaus kann mit einer feinen Sonde die Tiefe des Spaltes zwischen Zähnen und Zahnfleisch gemessen werden. Weicht das Maß von der normalen Tiefe ab, sind in der Regel schon sogenannte Zahnfleischtaschen entstanden, die ein Signal für eine Parodontitis sind und unbedingt behandelt werden müssen.
In manchen Fällen sind weiterführende Untersuchungen ratsam, etwa eine Röntgenuntersuchung des Kiefers. Auch ein Speicheltest kann aufschlussreich darüber sein, ob etwa die Zusammensetzung des körpereigenen Speichels sowie die produzierte Menge begünstigend auf eine Zahnfleischentzündung wirkt.
Behandlung von Zahnfleischentzündungen
Die beste Maßnahme gegen eine Zahnfleischentzündung ist regelmäßige und gründliche Zahnpflege. Selbst eine schon bestehende, leichte Zahnfleischentzündung im Anfangsstadium lässt sich mit sorgfältiger Mundhygiene oftmals noch in den Griff bekommen.
Erst wenn die Entzündung über einen längeren Zeitraum anhält, ist eine zahnärztliche Therapie notwendig. In vielen Fällen kommt es dann zum Rückgang des Zahnfleischs. Dieses Symptom lässt die Zähne wegen der freiliegenden Zahnhälse optisch länger erscheinen. Wird die Zahnfleischentzündung chronisch, können neben Zahnfleischbluten und freiliegenden Zahnhälsen auch Schmerzen hinzukommen. Außerdem tritt nicht selten Mundgeruch auf.
Symptome einer schweren, chronischen Gingivitis sind darüber hinaus die Bildung eines eitrigen Sekrets in den Zahnfleischtaschen, geschwollen Lymphknoten sowie der Übergang der Entzündung auf die Mundschleimhaut.
Vorbeugen gegen Zahnfleischentzündungen
Mit einer regelmäßigen, gründlichen Mundhygiene lässt sich Zahnfleischentzündungen meist gut vorbeugen. Dafür sollten Sie Ihre Zähne mindestens zweimal am Tag gründlich putzen und dabei eine Zahnbürste mit nicht zu harten Borsten ohne großen Druck anwenden. Sanfte Kreisbewegungen säubern die Zähne effektiver von schädlichen Belägen als grobes Schrubben. Wichtig ist, dass nicht nur die Zahnflächen gesäubert werden, sondern auch die Zahnzwischenräume ausreichend Beachtung finden. Denn hier siedelt sich die gefährliche Plaque besonders nachhaltig an und sorgt für die Verbreitung säurebildender Bakterien im Mundraum.
Um die Zahnzwischenräume sauber zu halten, können Sie Zahnseide, Zahnhölzchen oder Interdentalbürstchen verwenden. Lassen Sie sich dazu von Ihrem Zahnarzt beraten, er gibt Ihnen wertvolle Tipps.
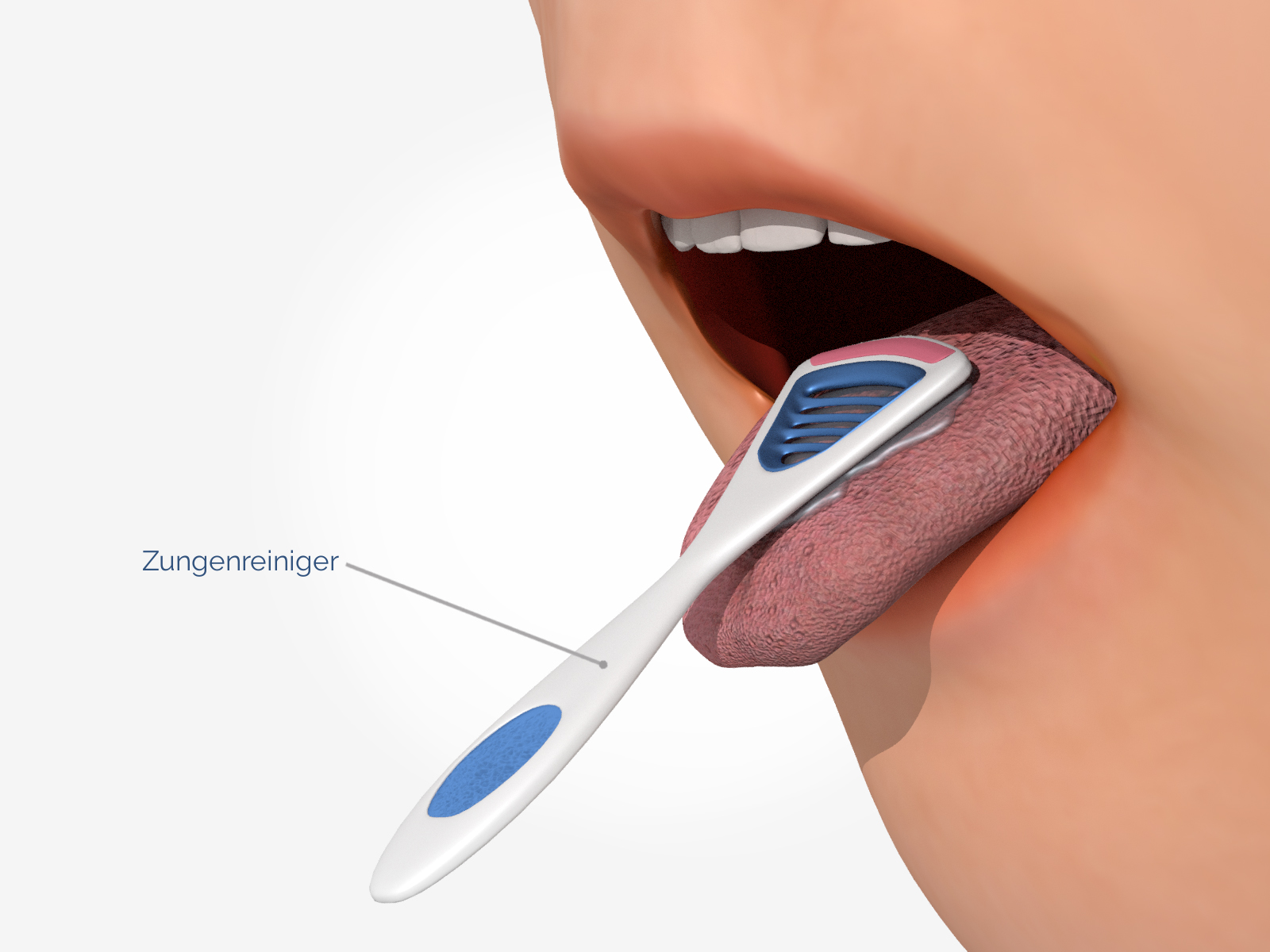
Richtiges Putzen: Die Zunge nicht vergessen
Auch auf der Zunge können sich Bakterien ansiedeln und schädliche Plaquebildung nach sich ziehen, die langfristig zu Erkrankungen im Mundraum führen kann. Integrieren Sie darum in Ihre tägliche Reinigungsroutine auch einen sogenannten Zungenschaber, der in der Drogerie erhältlich ist und die Zunge von schädlichen Keimen befreit.
Außerdem können Sie eine Mundspüllösung einbeziehen und so noch zuverlässiger Bakterien im Mundraum eliminieren. Bitte beachten Sie, dass nicht alle Produkte für dauerhaften Gebrauch geeignet sind und lassen Sie sich von Ihrem Zahnarzt beraten, um eine für Ihre Bedürfnisse passende Lösung zu finden.
Zahnfleischentzündungen vorbeugen: Regelmäßige Kontrollen beim Zahnarzt
Ein wichtiger Bestandteil der Vorbeugung gegen sämtliche Erkrankungen des Mundraums, der Zähne und somit auch gegen Zahnfleischentzündungen ist die regelmäßige Kontrolle beim Zahnarzt. Empfohlen werden zwei solcher Kontrolltermine pro Jahr. Während dieser Sitzungen werden Zahnfleisch und Zähne auf Veränderungen untersucht, sodass eine eventuelle Entzündung schon früh – und damit schnell und unaufwändig – behandelt werden kann.
Zudem wird bei der Kontrolle Zahnstein entfernt, der ebenfalls ein Nährboden für die Vermehrung von Bakterien darstellen kann, die wiederum eine Zahnfleischentzündung begünstigen. Wurde bei Ihnen in der Vergangenheit bereits eine Parodontitis diagnostiziert, achten Sie darauf, dass in der Nachsorgephase bis zu sechs Folgetermine jährlich notwendig sind, um die Therapie erfolgreich weiterzuführen.
Zahnfleischentzündungen vorbeugen: Professionelle Zahnreinigung
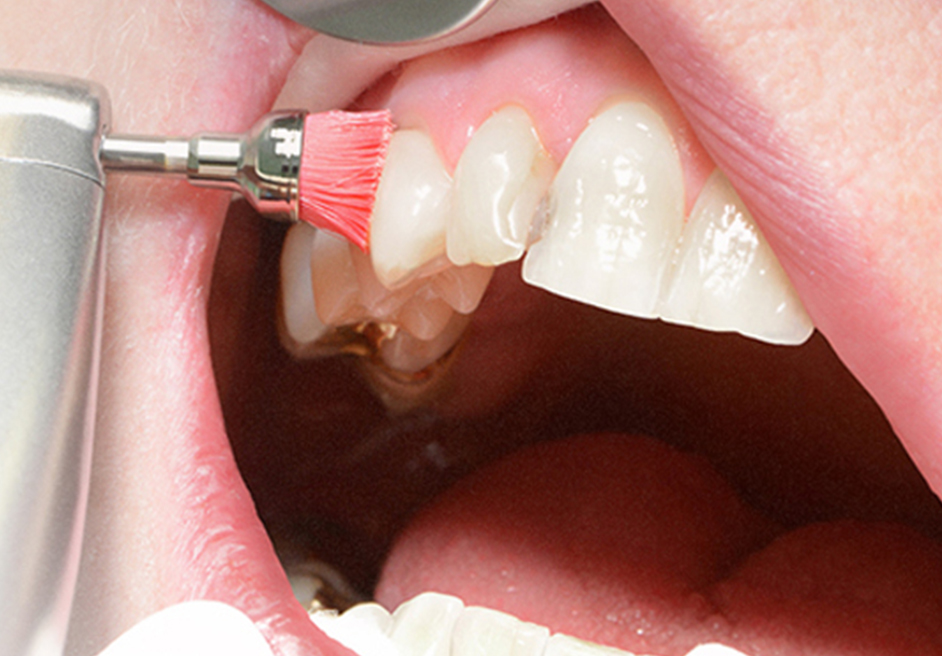
Auch die regelmäßige Investition in eine Professionelle Zahnreinigung wird empfohlen, da während dieser Sitzung das Gebiss und der gesamte Mundraum gründlicher und nachhaltiger gereinigt werden, als es zu Hause möglich ist.
Bei dieser Behandlung werden die Zähne sowie die Zahnzwischenräume mit einem speziellen Instrumentarium gründlich gereinigt. Im Anschluss werden die Zahnoberflächen poliert und mit einem fluoridhaltigen Lack versiegelt. Danach sind die Zähne maximal sauber – und glatt. Dies hat den Hintergrund, dass sich Beläge auf der glatten Zahnoberfläche nicht absetzen können.
Zahnfleischentzündungen vorbeugen: Tipps zur Ernährung und Entspannung
Eine gesunde Mundflora ist gegen schädliche Bakterien gewappnet, die neben zahlreichen Erkrankungen auch eine Zahnfleischentzündung verursachen können. Neben der gründlichen Zahnpflege können Sie dagegen jedoch auch mit entsprechenden Ernährungsgewohnheiten vorbeugen.
Es empfiehlt sich, zuckerhaltige Nahrungsmittel und Getränke so weit wie möglich vom Speiseplan zu streichen. Da wenig Speichelbildung begünstigend auf Zahnfleischentzündungen wirkt, sind spezielle Zahnpflegekaugummis zur Vorbeugung ratsam, denn sie regen den Speichelfluss an. Zudem hindern die darin enthaltenen Zuckeraustauschstoffe den Stoffwechsel der Bakterien und damit deren Verbreitung.
Es kann ratsam sein, zu wissen, dass säurehaltige Getränke wie Wein oder Fruchtsaft dem Zahnschmelz schaden, wenn bald nach dem Verzehr die Zähne geputzt werden. Durch die Säure kann es passieren, dass der den Zahn schützende Zahnschmelz durch das Putzen regelrecht abgerieben wird. Allgemein sollte nach dem Essen ungefähr eine halbe Stunde vergehen, bevor die Zähne geputzt werden.
Ein starkes Immunsystem ist auch weniger anfällig für Erkrankungen wie Zahnfleischentzündungen. Achten Sie darum darauf, Rituale zum Stressabbau in Ihren Tag zu integrieren, und versuchen Sie ausreichend zu schlafen und sich ausgewogen zu ernähren.
Kostenloser ECDI-Ratgeber?
Laden Sie sich unseren kostenlosen PDF-Ratgeber zum Thema Zahnimplantate herunter und bleiben Sie auf dem neusten Stand der Wissenschaft. Geben Sie Ihre E-Mail-Adresse im Formular an, um den Ratgeber herunterzuladen:
Wichtiger Hinweis
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist nur über die Arztsuche möglich. Mehr Informationen finden Sie in unserem Haftungsausschluss für Gesundheitsthemen.
Das könnte Sie auch interessieren
Das sind wir
Über die ECDI
Die »European Centres for Dental Implantology« sind der Zusammenschluss der führenden Zahnimplantantologen Europas.
Dämtliche Kliniken der ECDI vereinen die geprüfte Qualität und das Expertenwissen der modernsten Zahnimplantologen in Deutschland und Europa. Den Kern unserer Arbeit bildet die auf aktuellste Technik gestützte Implantologie und die enge Zusammenarbeit mit Patienten und Partnern. Profunde, auf persönliche Bedürfnisse abgestimmte Beratung und erstklassiges Handwerk prägen unser Profil.
Derzeit werden 36 Kliniken aus Deutschland sowie ausgewählte Zentren aus Österreich, der Schweiz, Großbritannien, Luxemburg, Dänemark, Litauen, Island, Ungarn, Kroatien und Griechenland den Kriterien für das Qualitätssiegel der ECDI gerecht.