Parodontitis ist eine beim Erwachsenen häufig auftretende chronische Entzündung des Zahnbetts, die zunächst schleichend und nahezu unbemerkt verläuft. Der Auslöser der Erkrankung, die umgangssprachlich oftmals Parodontose genannt wird, sind Bakterien, die zwar üblicherweise in der Mundhöhle vorhanden sind. Unter bestimmten Bedingungen aber vermehren sich einige spezifische Bakterienstämme und verursachen damit eine Entzündung des Zahnbettes, die letztlich zum Verlust der Zähne führt.
Ein erstes Zeichen für eine Parodontitis ist Zahnfleischbluten, vor allem beim Zähneputzen und/oder geschwollenes Zahnfleisch. Eine Parodontitis muss unbedingt behandelt werden, da es sonst über kurz oder lang zum Verlust von Zähnen kommt.
Kurzübersicht
Bei der Parodontitis (umgangssprachlich auch oftmals Parodontose) handelt es sich um eine durch Bakterien im Zahnbelag verursachte Entzündung des Zahnfleisches, die im weiteren Verlauf zur Zerstörung des Zahnhalteapparates und zum Zahnverlust führt. 1 Die Entzündung kann lokal auf den Mundraum beschränkt sein, doch können die giftigen Stoffwechselprodukte der Bakterien auch den Gesamtorganismus schädigen (z.B. Herzinfarkt, Diabetes, Rheuma, Schlaganfall, Alzheimer).
Anfangs bereitet eine Parodontitis meist keine Beschwerden. Im Laufe der Zeit kommt es dann zum Zahnfleischbluten und zum Rückgang des Zahnfleisches, wodurch die Zahnhälse sichtbar werden und die Zähne länger erscheinen. Begünstigt wird eine Parodontitis durch eine schlechte Mundhygiene, ein geschwächtes Immunsystem, Rauchen oder bestimmte Stoffwechselerkrankungen wie Diabetes mellitus.
Die Therapie einer Parodontitis besteht zunächst aus der der Beseitigung von Reizfaktoren und einer gründlichen Reinigung der bakteriell infizierten Wurzeloberflächen. In manchen Fällen oder bei besonders aggressiven Verläufen kann zusätzlich eine Antibiotikatherapie notwendig sein.
Wichtigste Maßnahme, um einer Parodontitis vorzubeugen, ist eine gute Mundhygiene, eine ausgewogene Ernährung, eine gesunde Stoffwechsellage und der Verzicht auf das Rauchen. 2
Was ist eine Parodontitis?
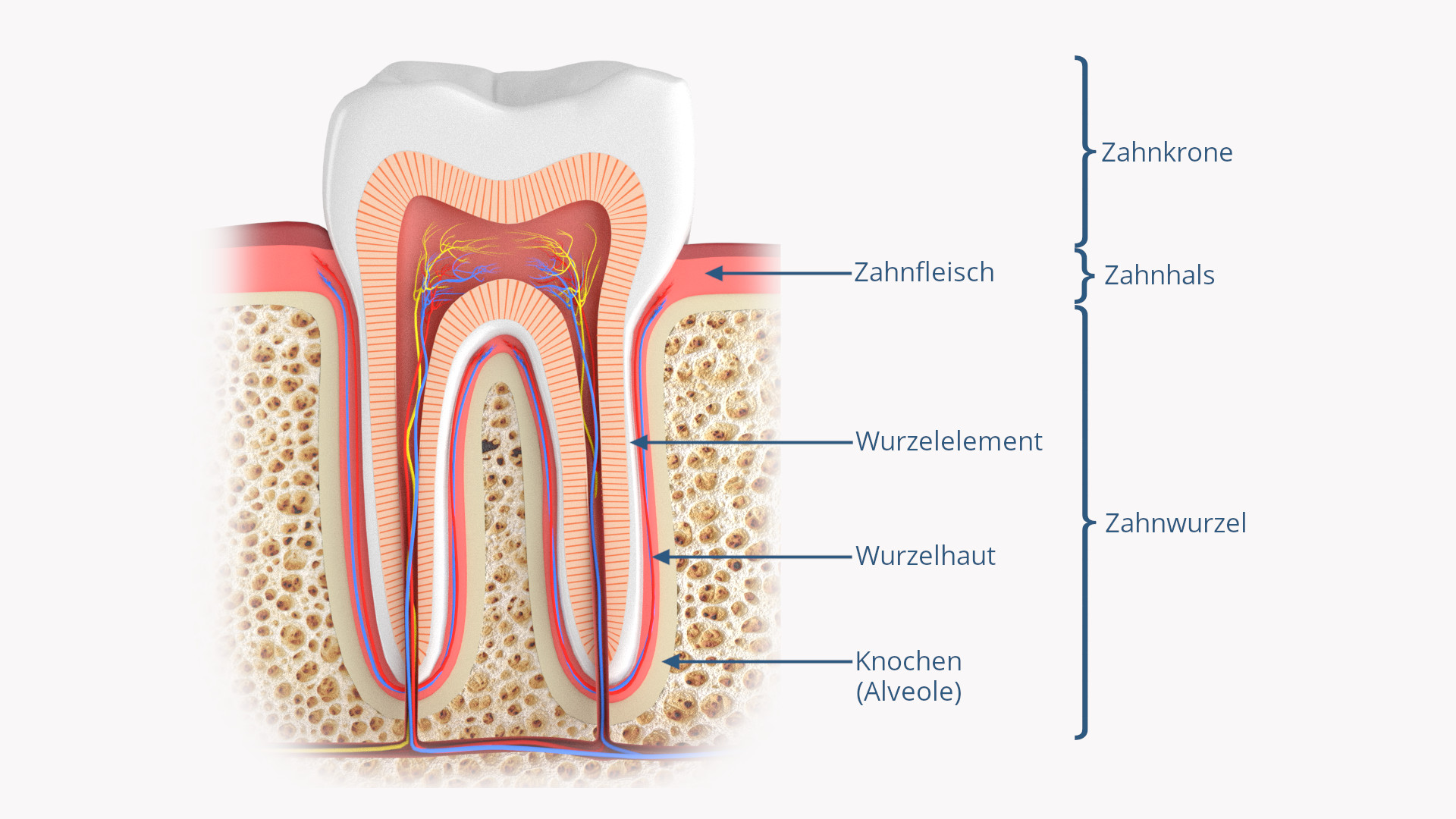
+Die Parodontitis ist eine durch bestimmte Bakterien verursachte Entzündung des Zahnhalteapparates (Parodontium [Griechisch para- ’neben‘ und odontos ‚Zahn‘] 3).
Das Parodont fixiert den Zahn im Kiefer und besteht aus Zahnfleisch, Wurzelzement, Knochen (Alveole) und den Haltefasern zwischen Wurzelzement und Alveole, der sog. Wurzelhaut.
Durch eine Parodontitis wird das Parodont angegriffen und zerstört. Dadurch verliert der Zahn seinen Halt im Kiefer und ohne Therapie kommt es zum Zahnverlust.
Und was ist eine Parodontose?
Umgangssprachlich werden die Begriffe „Parodontitis“ und „Parodontose“ häufig bedeutungsgleich verwendet. Aus zahnmedizinischer Sicht allerdings versteht man unter einer Parodontose strenggenommen, wenn ein nicht-entzündlicher, meist degenerativer Rückgang des Zahnfleischs vorliegt.
Ursachen für eine Parodontitis
Eine Parodontitis wird durch zahlreiche Bakterien verursacht, die sich in der Zahnfleischtasche und vor allem an der Wurzeloberfäche anheften.
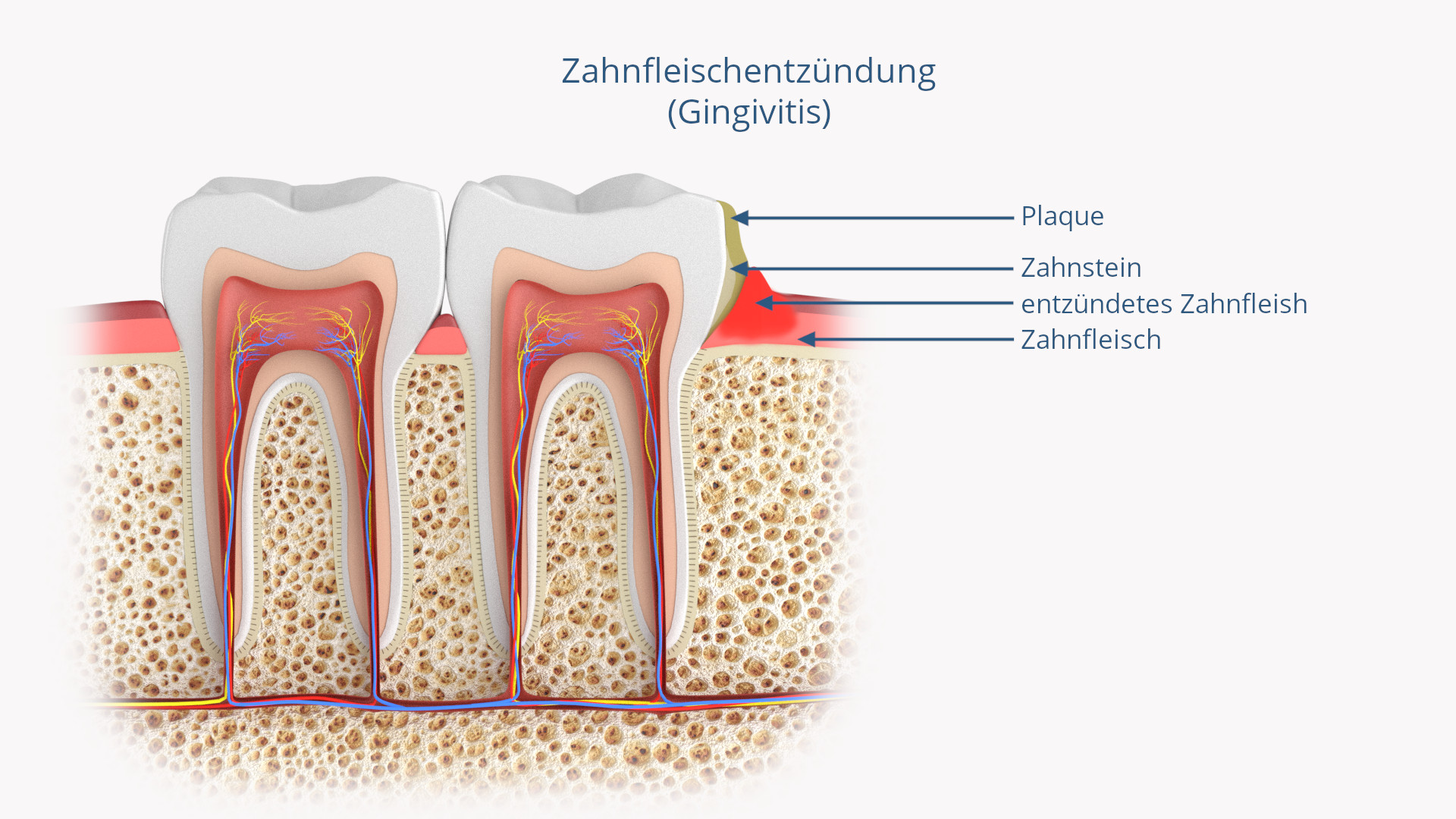
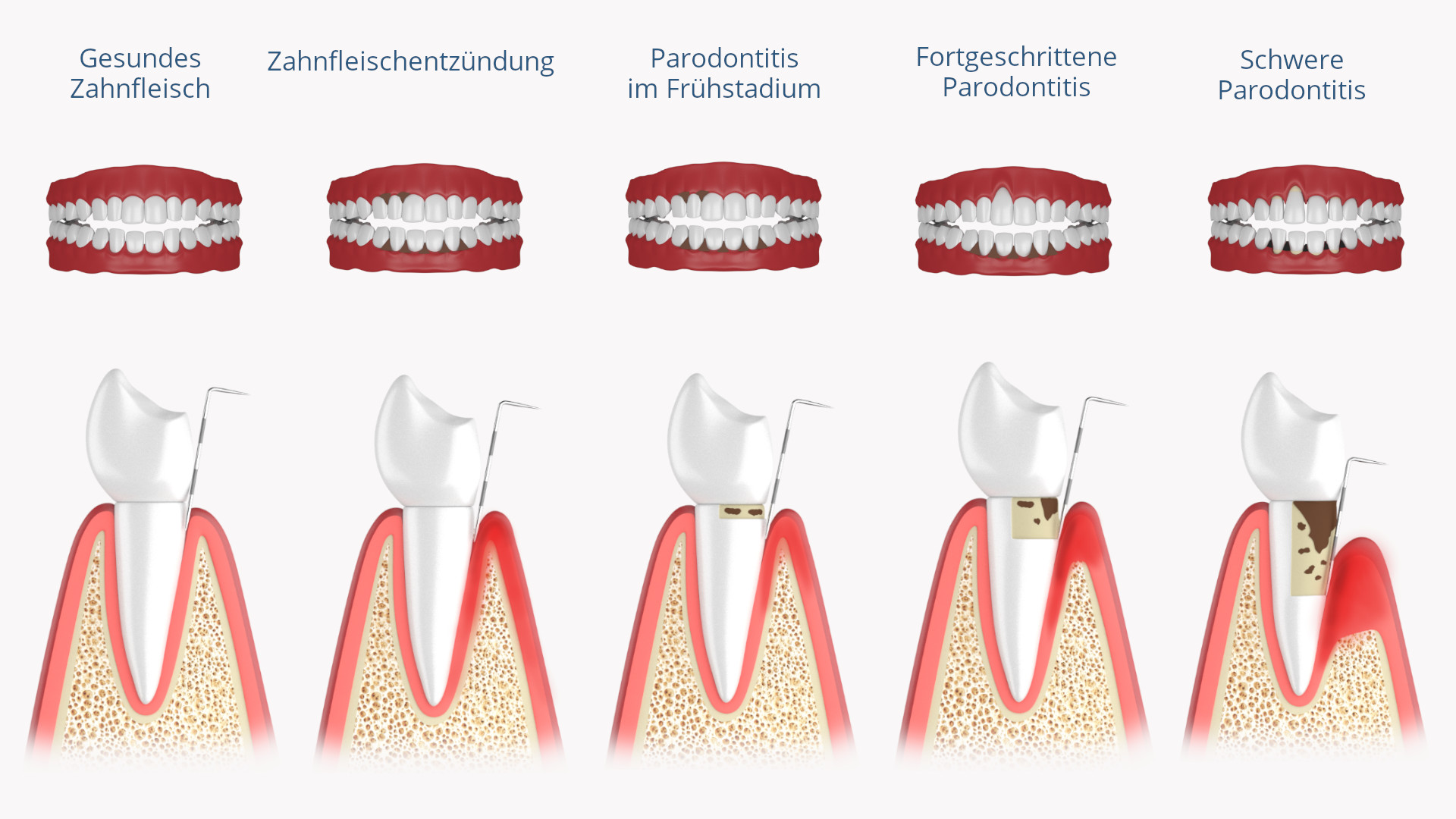
Durch insuffiziente Mundhygiene bildet sich am Zahnfleischrand und in den Zahnzwischenräumen zunächst ein fester, filmartiger Zahnbelag, die Plaque, der aus Bakterienansammlungen besteht. Verbleibt dieser Zahnbelag über einen längeren Zeitraum, greifen Stoffwechselprodukte der Plaque – Säuren und Giftstoffe – das Zahnfleisch an, was zu einer Zahnfleischentzündung (Gingivitis von „Gingiva“, das Zahnfleisch) führt. Die Gingivitis zeigt sich als meist schmerzhaften Schwellung und Blutung des Zahnfleischs, wodurch zusätzlich das Zähneputzen erschwert wird.
Im weiteren Verlauf – vor allem, wenn Plaque durch Kalkeinlagerung zu Zahnstein wird – löst sich das Zahnfleisch vom Zahn und es entsteht eine sog. Zahnfleischtasche. In dieser können sich die Bakterien noch ungestörter vermehren, wodurch die dabei entstehenden giftigen Stoffwechselprodukte den Zahnhalteapparat angreifen, was schließlich zum entzündlichen Abbau des Zahnhalteapperates und dem damit einhergehenden Rückgang des Zahnfleisches führt. Dieses klinische Bild imponiert dann als Parodontitis.
Begünstigt wird die Entstehung der Parodontitis neben einer unzureichenden Mundhygiene durch eine Schwächung der körpereigenen Abwehr (Immunsystem) im Bereich des Zahnhalteapparats. Die häufigsten Ursachen einer derartigen Immunschwäche sind eine unausgewogene, zuckerlastige Ernährung, Bewegungsmangel, Rauchen, emotionale Belastungen (Stress), chronische Erkrankungen wie z.B. Diabetes mellitus aber auch hormonelle Umstellungen (z.B. in der Schwangerschaft).
Im Übrigen beeinflussen auch genetische Faktoren den Ausprägungsgrad einer Parodontitis.
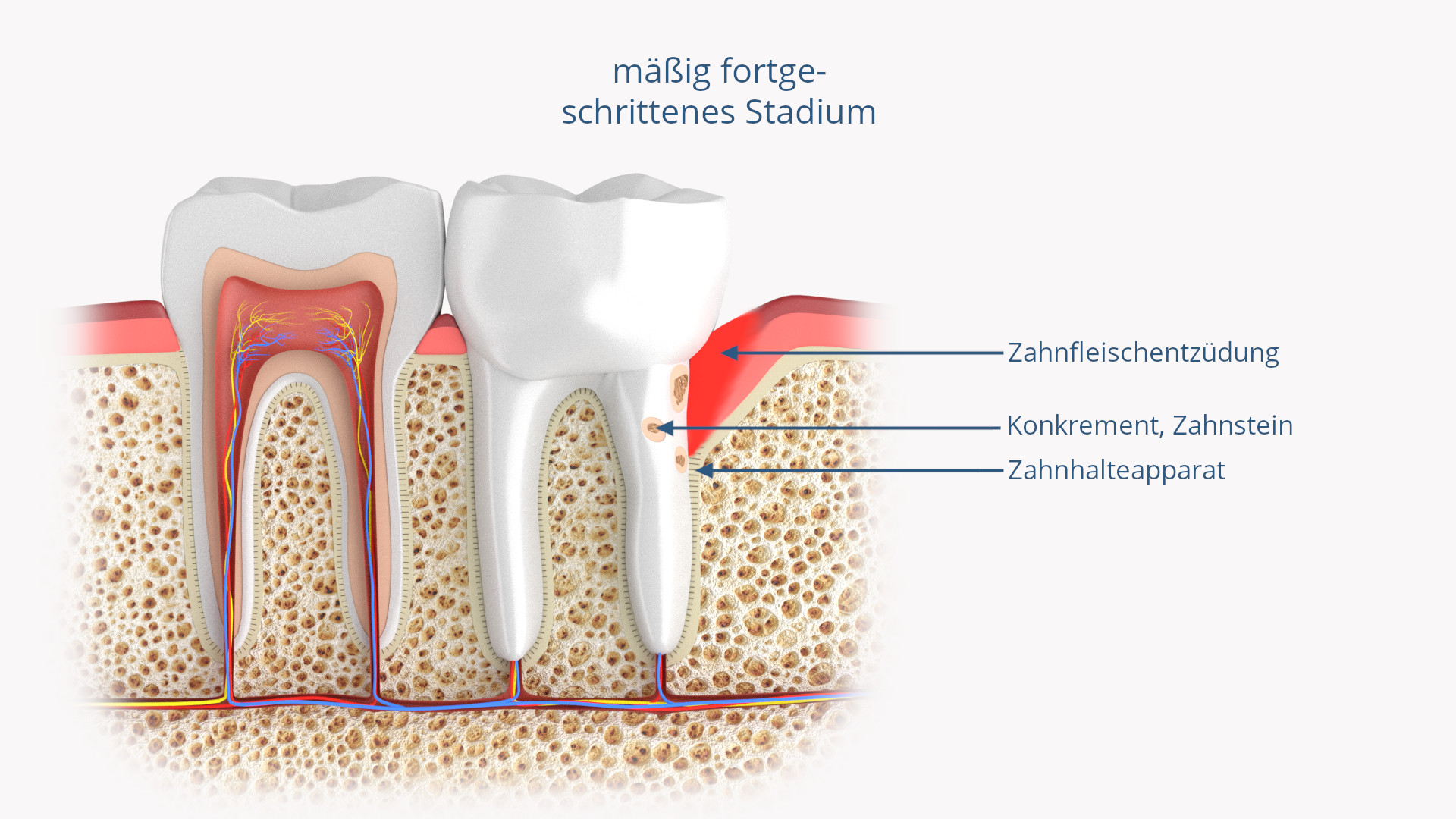
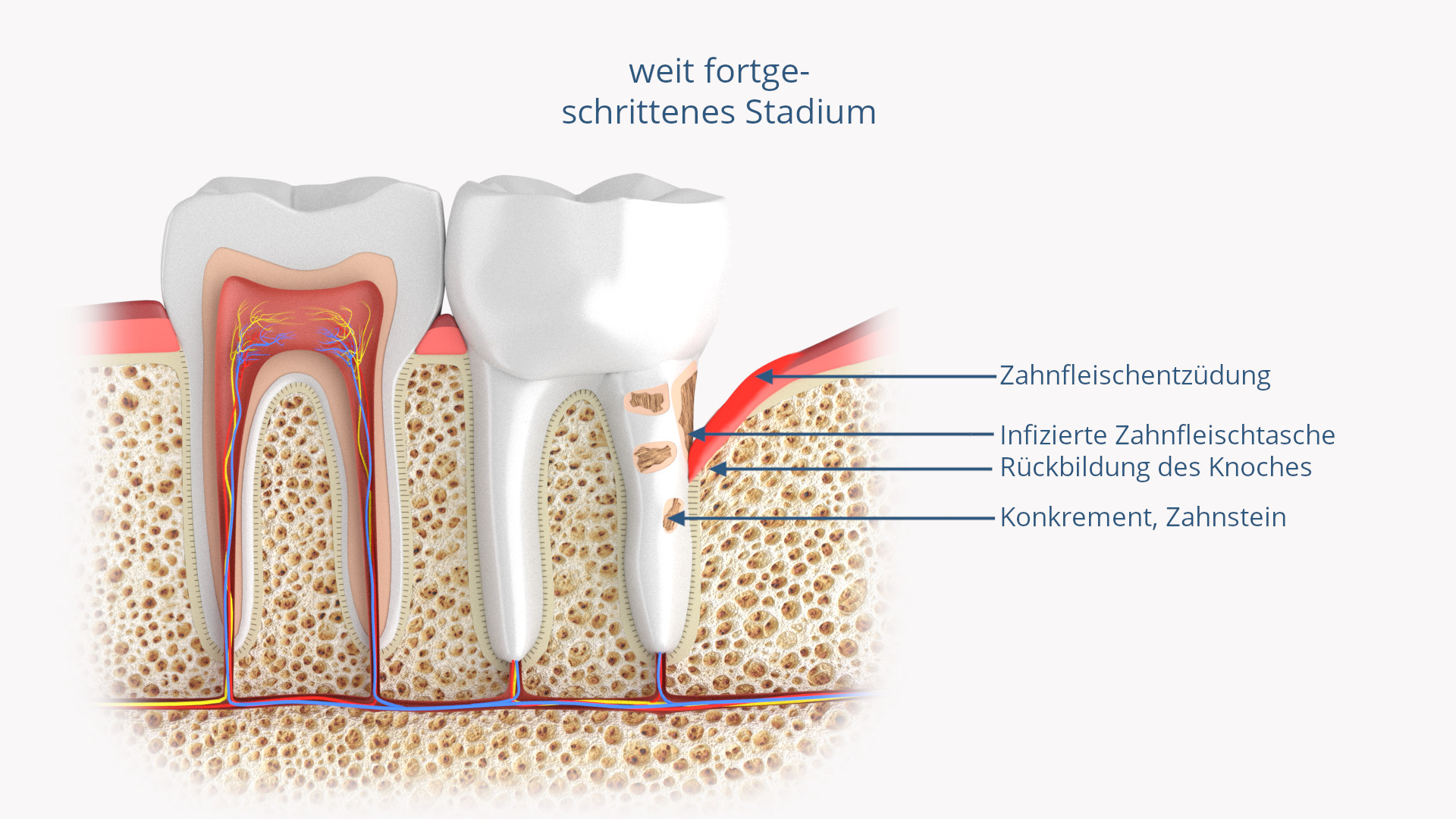
Wenn die Entzündung unbehandelt bleibt und den gesamten Zahnhalteapparat erreicht, sprechen wir von einer Parodontitis. Nun beginnt sich der Alveolarknochen zurückzubilden.
Damit zieht sich auch das Zahnfleisch zurück, so dass die Zähne optisch länger erscheinen, weil die Zahnhälse zunehmend freiliegen. Zu diesem Zeitpunkt reagieren die Zähne dann empfindlich auf heiß und kalt und auf süße und saure Speisen. Zudem leiden die Patienten oftmals unter einem übelriechenden, fauligen Mundgeruch, der von den Stoffwechselprodukten der Bakterien herrührt.
Wird die Parodontitis immer noch nicht behandelt, geht der Abbau des Zahnhalteapparates weiter und die Zähne beginnen locker zu werden, bis sie schließlich sogar von alleine ausfallen können.
Zusammenfassung: Symptome für Parodontitis
Die häufigsten Symptome der Zahnfleischentzündung (Gingivitis), die auf eine beginnende Parodontitis hindeuten, sind:
- gerötetes Zahnfleisch
- geschwollenes Zahnfleisch
- Zahnfleischbluten beim Zähneputzen und Essen
Die häufigsten Symptome einer offensichtlichen Parodontitis sind darüber hinaus:
- Zahnfleischrückgang
- länger erscheinende Zähne und freiliegende Zahnhälse
- Empfindlichkeit gegen Heißes, Kaltes, Süßes und Saueres
- Zahnstein
- Mundgeruch
- ggf. eitriges Sekret aus den Zahnfleischtaschen
- Lockerung der Zähne
Diagnose der Parodontitis
Wenn beim Zähneputzen Zahnfleischbluten festgestellt wird, kann das der erste Hinweis auf eine Parodontitis sein. Häufig wird die Parodontitis allerdings bei einer zahnärztlichen Routineuntersuchung entdeckt.
Der Zahnarzt hat verschiedene Möglichkeiten, das Vorliegen einer Parodontitis zu erkennen und ihren Schweregrad einzuordnen, von welchem dann die Art der Behandlung abhängt.
Zunächst wird das Zahnfleisch begutachtet und auf Schwellung und Rötung hin untersucht. Ein erhöhter Lockerungsgrad der Zähne kann ein erster Hinweis auf den Schweregrad der Parodontitis sein (klinische Untersuchung).
Mit einer feinen Sonde werden die Zahnfleischtaschen ausgetastet und dokumentiert, wie tief diese sind, ob sie bei Berührung bluten und ob sich Sekret aus ihnen entleert (Sondierung).
Auf Röntgenaufnahmen erkennt man, ob und wie weit der Alveolarknochen bereits abgebaut ist (Röntgen).
Neben diesen Untersuchungen stellt das Gespräch mit dem behandelnden Zahnarzt, das sogenannte Anamnesegespräch einen weiteren wichtigen Aspekt dar. Ziel des Anamnesegespräches ist es, Informationen über die spezielle Krankengschichte sowie mögliche Risikofaktoren, wie Rauchen, Diabetes mellitus, Stress etc. herauszufinden, welche einen erheblichen Einfluss auf den Krankheitsverlauf und auch die Therapie haben.
Anhand des Anamnesegespräches in Kombination mit der klinischen Untersuchung, der Sondierung und dem Röntgen kann der Zahnarzt ein umfassendes Bild über den Schweregrad der Parodontitis erstellen, eine Diagnose formulieren und schlussendlich somit auch ein individuelles erfolgsversprechendes Behandlungskonzept entwickeln.
Behandlung der Parodontitis
Das Ziel der systematischen Parodontitis-Behandlung ist, die entzündungsauslösenden Bakterien zu entfernen und die Entzündung zu stoppen. Der Umfang der jeweiligen Behandlung ist abhängig vom Schweregrad der Parodontitis.
Vor Beginn jeder Parodontitistherapie steht die Elimination bzw. Reduktion von Risikofaktoren sowie der Etablierung einer optimalen Mundhygiene im Fokus. Dies nennt man die parodontale Vorbehandlung.
Wenn die Parodontitis noch im Anfangsstadium ist, kann die Ausbreitung der Entzündung mit relativ geringem Aufwand aufgehalten werden. Das geschieht zunächst über eine umfassende Reinigung der Zahn- und Wurzeloberflächen, wobei mit Handinstrumenten (Scaler, Küretten) oder maschinell betriebenen Geräten (Ultraschall etc.) die harten und weichen Beläge von den Zahn- und Wurzeloberflächen entfernt werden. Diese Behandlung erfolgt oftmals unter lokaler Betäubung und genügt häufig schon, um die Entzündung erfolgreich zu behandeln.
Man nennt dieses Verfahren auch „nicht-chirurgische Parodontitistherapie“.
Nach einigen Wochen erfolgte eine weitere Kontrolle des Zahnfleisches, die sog, Reevaluation.
Zeigen sich in der Kontrolle noch verbleibende Resttaschen, kann in bestimmten Fällen ein kleiner chirurgischer Eingriff nötig sein, um verbleibende Belagsreste in schwer zugänglichen Stellen, wie z.B. sehr tiefe Taschen und Wurzelgabelungen, effektiv entfernen zu können.
Teils besteht zudem die Möglichkeit, tiefe Knochendefekte wieder aufzubauen. Dies wird als „regenerative Parodontalchirurgie“ bezeichnet.
Unter bestimmten Bedingungen können auch freiliegende Zahnhälse mit minimal-invasiven Operationstechniken wieder mit Zahnfleisch bedeckt werden.
Der langfristige Erfolg einer Parodontitisbehandlung hängt allerdings im Wesentlichen davon ab, dass nunmehr eine hinreichend gute Mundhygiene durchgeführt und der Zustand des Zahnfleischs regelmäßig kontrolliert wird.
Dazu wird in individuell festgelegten Abständen von 3-6 Monaten eine sogenannte „unterstützende Parodontaltherapie“ mit umfassender Kontrolle des Zahnfleisches und Entfernung aller Zahnbeläge durchgeführt.
Damit eine Parodontitis dauerhaft gestoppt und ein mögliches Zahnverlustrisiko reduziert wird, ist es mitentscheidend, dass Sie ihre Nachsorgetermine zuverlässig wahrnehmen.
Wie lässt sich einer Parodontitis vorbeugen?
So können Sie wirkungsvoll und erfolgreich einer Parodontitis vorbeugen:
- Putzen Sie zweimal täglich 2-3 Minuten die Zähne, möglichst ca. ½ Stunde nach jeder Mahlzeit, damit die Neuentstehung von Plaque verhindert wird.
- Verwenden Sie täglich zusätzlich Zahnseide und Bürstchen für den Zahnzwischenraum (Interdentalbürsten), um Plaqueansammlungen zwischen Zähnen erfolgreich zu verhindern bzw. zu beseitigen. Lassen Sie sich über die richtige Anwendung dieser sinnvollen Helferlein unterweisen.
- Ihr Zahnarzt wird Sie darüber informieren, ob in Ihrem Fall desinfizierende Mundspüllösungen und/oder spezielle Zungenreiniger angebracht sind, um das Wachstum schädigender Bakterien effektvoll einzudämmen.
- Vereinbaren Sie regelmäßige Routineuntersuchungen beim Zahnarzt, um eine Parodontitis schon frühzeitig zu erkennen.
- Eine professionelle Zahnreinigung (PZR) befreit die Zähne zuverlässig von Belägen; Ihr Zahnarzt wird anhand Ihres Gesundheitszustandes und insbesondere Ihrer Mundgesundheit empfehlen, wie häufig pro Jahr eine PZR bei Ihnen sinnvoll bzw. notwendig ist.
- Sorgen Sie für eine gesunde, ausgewogene Ernährung.
- Verbessern Sie Ihr allgemeines Wohlbefinden – und damit auch Ihr Immunsystem – durch Abbau von Stressfaktoren, genügend Schlaf und ein angemessenes Fitnesslevel.
- Vermeiden Sie den Konsum von Tabak: Das Risiko für eine Parodontitis ist bei Rauchern fünf- bis sechsmal höher als bei Nichtrauchern. 4
- Haben Sie eine Stoffwechselstörung (z.B. Diabetes mellitus) oder sind Sie erblich vorbelastet, sollten Sie sich engmaschig auf erste Anzeichen einer Parodontitis untersuchen lassen.
FAQs zum Thema Parodontitis
Kostenloser ECDI-Ratgeber?
Laden Sie sich unseren kostenlosen PDF-Ratgeber zum Thema Zahnimplantate herunter und bleiben Sie auf dem neusten Stand der Wissenschaft. Geben Sie Ihre E-Mail-Adresse im Formular an, um den Ratgeber herunterzuladen:
Quellen
Wichtiger Hinweis
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist nur über die Arztsuche möglich. Mehr Informationen finden Sie in unserem Haftungsausschluss für Gesundheitsthemen.
Das könnte Sie auch interessieren
Das sind wir
Über die ECDI
Die »European Centres for Dental Implantology« sind der Zusammenschluss der führenden Zahnimplantantologen Europas.
Dämtliche Kliniken der ECDI vereinen die geprüfte Qualität und das Expertenwissen der modernsten Zahnimplantologen in Deutschland und Europa. Den Kern unserer Arbeit bildet die auf aktuellste Technik gestützte Implantologie und die enge Zusammenarbeit mit Patienten und Partnern. Profunde, auf persönliche Bedürfnisse abgestimmte Beratung und erstklassiges Handwerk prägen unser Profil.
Derzeit werden 36 Kliniken aus Deutschland sowie ausgewählte Zentren aus Österreich, der Schweiz, Großbritannien, Luxemburg, Dänemark, Litauen, Island, Ungarn, Kroatien und Griechenland den Kriterien für das Qualitätssiegel der ECDI gerecht.
- https://de.wikipedia.org/wiki/Parodontitis^
- Eickholz, P., Parodontologie von A bis Z – Grundlagen für die Praxis, Quintessenz Verlag 2021^
- https://de.wikipedia.org/wiki/Zahnhalteapparat^
- https://doi.org/10.1016/j.amepre.2018.02.014^
- https://www.zmk-aktuell.de/fachgebiete/parodontologie/story/interaktionen-zwischen-parodontitis-und-systemischen-erkrankungen__990.html^
- https://onlinelibrary.wiley.com/doi/full/10.1111/jcpe.13189^
- https://aap.onlinelibrary.wiley.com/doi/abs/10.1902/jop.1997.68.5.421^
- https://journals.sagepub.com/doi/10.1177/0022034514552491^
- https://journals.sagepub.com/doi/10.1177/0022034519842510^
- https://doi.org/10.1007/978-3-662-61870-7^
- https://doi.org/10.1111/clr.12227^
- https://doi.org/10.1097/ID.0000000000000847^
- https://doi.org/10.22032/dbt.46256^